Mais quelle est donc la représentation des pieds dans l’imaginaire collectif, et celle des pieds diabétiques dans l’imaginaire médical, pour que nous en soyons toujours là ? Là, c’est-à-dire avec un nombre d’amputations par an inacceptable (8000)(1) et qui ne diminue pas avec le temps; avec une inégalité fantastique de prise en charge et de résultats entre les territoires de notre pays, alors que nous sommes à l’âge d’or des « procédures » standardisées; avec une inégalité socio-économique insupportable face au risque d’amputation (risque augmenté de 30% si le patient habite une ville « pauvre » plutôt qu’une ville « riche »…)(2).
Pourtant il existe un groupe international d’experts qui publie régulièrement les recommandations de prise en charge du pied diabétique(3). Ces procédures validées appliquées dans les centres de référence multidisciplinaires permettent de « sauver le membre » dans 90 % des cas. Mais parmi les médecins qui reçoivent en première ligne des plaies de pieds diabétiques, lesquels les connaissent ? Les recommandations de la HAS sont d’adresser tout patient diabétique porteur d’une plaie de pied dans les 48 heures dans un centre de référence. Mais quels médecins ont les coordonnées du centre de référence de leur région dans leur carnet d’adresses ? Les progrès arriveront quand on cessera de penser que la plaie du pied diabétique relève de la médecine générale, de la médecine interne, de la dermatologie, ou de la chirurgie. Elle relève de consultations multidisciplinaires expertes.
Ce court article sera donc l’occasion de rappeler ce qu’est « le pied diabétique » et ce qu’il n’est pas, ce qui devrait être enseigné en faculté de médecine, et jamais oublié ensuite. En France la marge de progrès, comme on dit, est grande…
Non, ce n’est pas « l’hyperglycémie qui favorise les plaies »
Tous les patients diabétiques n’ont pas un « pied diabétique ». Il est maintenant clairement établi que c’est la neuropathie qui transforme radicalement le pied, et l’expose au risque de plaie grave.Une neuropathie secondaire à l’alcool ou à la chimiothérapie, peut entrainer le même type de plaie que le diabète.
La neuropathie est la clé d’un problème biomécanique
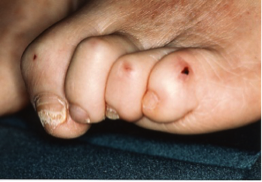
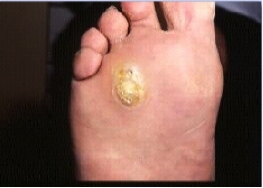
Photo 1a : Déformations des orteils secondaires à la neuropathie Photo 1b : Kératome sous la tête du 3e métatarsien
sur un pied neuropathique à la neuropathie.
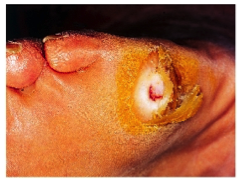
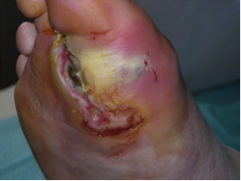
Photo 2 : Plaie sous un kératome Photo 3 : Cellulite sur plaie de pied neuropathique.
sur un pied neuropathique.
L’amyotrophie et l’ataxie proprioceptive vont entrainer des déformations articulaires et des zones hyperpression (photo 1a), qui vont ensuite s’auto-aggraver. L’atteinte des fibres végétatives va entrainer le développement de kératomes sur ces zones d’hyperpression (photo 1b). Ces kératomes creusent des plaies dans un pied rendu insensible par la neuropathie sensitive, et ces plaies sont souvent masquées par le kératome (photo 2). A l’occasion d’une fissure de ce dernier, les germes s’engouffrent dans les plans profonds du pied, et le patient arrive aux urgences ou chez son médecin traitant avec une dermo-hypodermite (photo 3). Il n’a rien senti venir, et pour cause, il a une neuropathie sensitive. Sa glycémie et son hygiène de vie n’y sont pour rien, l’avenir de sa jambe dépend maintenant de la qualité du professionnel de santé qu’il va croiser.
« Pied diabétique » n’est pas synonyme de « pied foutu» (pour ne pas dire « pied pourri »…). Ce sont les formations médicales et chirurgicales qui sont à revoir.
Face à une plaie du pied chez un patient diabétique, il y a une conduite à tenir validée, encore faudrait-il qu’elle soit enseignée, et surtout sanctionnante aux examens. Quand le jour viendra où l’on pourra payer aussi cher son classement à aux ECNi si l’on n’a pas fait ce qu’il fallait devant une plaie du pied diabétique que devant un œdème pulmonaire ou un syndrome coronaire aigu, le nombre de prothèses de jambe ou de cuisse commencera peut-être à diminuer dans notre pays. Pourquoi donc banalise-t-on l’amputation majeure du diabétique ? Pourquoi est-ce une des rares situations médicales où l’on est si peu empathique ? Par ignorance ? Par accusation implicite du patient « qui n’aurait pas fait ce qu’il fallait.. » ? Parce qu’il existe des prothèses ? Pourtant qui d’entre nous aimerait se voir dans une glace avec un moignon à la place d’une jambe ?
Que faire devant une plaie du pied pour éviter d’en arriver à l’amputation ? Contacter un expert dans les 48 heures (recommandation HAS) !
Il y a 3 mesures à prendre devant une plaie de pied diabétique
1. Supprimer immédiatement l’appui (toute plaie non déchargée va s’infecter ou s’aggraver) : arrêt des activités, chaussure de décharge, fauteuil roulant
2. Traiter immédiatement l’infection des parties molles (dont le diagnostic est clinique), par antibiotiques (amoxycilline/acide clavulanique) et drainage des zones abcédées (photo 4) (surtout pas d’amputation, sauf si le pronostic vital est engagé, ce qui est rarissime)
3. Contacter le centre de référence le plus proche. Toute plaie du pied diabétique doit en effet bénéficier de l’avis d’un centre expert dans les 48 heures (HAS). La liste des centres experts va prochainement être disponible sur le site de la SFD (http://www.sfdiabete.org)
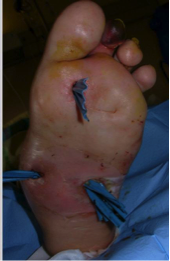
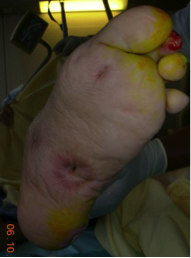
Photo 4 : Drainage d'une cellulite sur pied neuropathie (avant/après)
Que va faire ou recommander le centre expert ?(3-4)
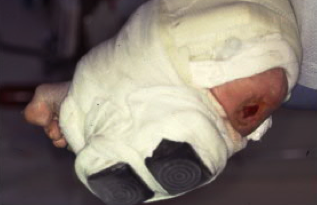
Photo 5 : Botte plâtrée de décharge d'une plaie de l'arriere pied.
1. • Vérifier que la décharge est parfaite, et si besoin mettre un système plus performant, comme une botte plâtrée pour les plaies du médio-pied (photo 5).
• Rechercher et évaluer une artériopathie (doppler, pression d’orteil) et organiser la revascularisation
• Rechercher et évaluer une artériopathie (doppler, pression d’orteil) et organiser la revascularisation
(angioplastie ou pontage)
• Rechercher une ostéite ou une ostéoarthrite (exploration à la recherche d’un contact osseux et imagerie interprétée par un expert du pied diabétique)
• Rechercher une ostéite ou une ostéoarthrite (exploration à la recherche d’un contact osseux et imagerie interprétée par un expert du pied diabétique)
• Traiter correctement cette atteinte osseuse, à savoir sans amputation : soit purement médicalement (6 semaines d’antibiotiques), soit avec une chirurgie la plus conservatrice possible, dans les mains d’un chirurgien intéressé par la biomécanique du pied
• Mettre en place les mesures de prévention pour l’autre pied, qui est touché aussi par la neuropathie, et donc à haut risque de plaie grave
• Equilibrer le diabète, traiter la dénutrition
Comment prévenir les plaies chez un patient avec neuropathie ? Les médecins sont en retard par rapport à la caisse d’assurance maladie !
Les autorités de santé ont compris l’importance de la neuropathie est de ses conséquences dans la survenue des plaies graves. Une mesure majeure pour la prévention a été prise, mais elle n’est pas appliquée par la majorité des médecins.
Elle consiste à accorder le remboursement de 4 à 6 séances de podologie par an chez les patients ayant un pied à risque (une séance non remboursée coûte au moins 30 euros).
Tout patient diabétique doit donc avoir un dépistage de neuropathie tous les ans. Celui-ci peut être fait à l’aide de n’importe quel test de sensibilité. Le monofilament est validé comme test du tact, mais il peut être remplacé par un test de toucher simple, de perception du chaud/froid ou de piquer/toucher.
• Le risque est dit de grade 2 si : neuropathie + déformations ou neuropathie + aomi = 4 séances de podologie prises en charge
• Le risque est dit de grade 3 si : antécédent de plaie grave = 6 séances de podologie prises en charge
Que va faire le podologue ?
• Fraiser les ongles, retirer les kératomes
• Faire des semelles sur mesure et faire faire des chaussures sur mesures.
Les programmes d’éducation thérapeutique sont sur les sites des ARS
Les patients à risque doivent aussi bénéficier d’un programme d’éducation thérapeutique dans un réseau, dans une maison de santé ou dans un centre expert. Le programme vise à aider les patients à prendre conscience de leur risque et à adopter les gestes de prévention ou d’alerte précoce. Ils devraient aussi aider les patients à s’orienter dans le système de soin : quand, comment et qui contacter pour les soins de prévention et en cas de plaie. Tous les programmes d’éducation sont sur les sites des ARS.
En conclusion : « foot attack » !
Les anglo-saxons ont imaginé le terme de « foot-attack » devant une plaie du pied diabétique. L’image est bonne : elle contient à la fois la notion de l’urgence, de la nécessité d’une prise en charge spécialisée, et de l’identification claire du parcours de soin qui évitera au patient de perdre son pied.
Date de l'article : Février 2016
References

